Hipermagnesemia y Electrocardiograma
El magnesio (Mg2+) es un catión intracelular esencial que desempeña un papel crucial en una multitud de procesos fisiológicos, incluyendo la función enzimática, la estabilidad de las membranas celulares, la contracción muscular y la transmisión nerviosa.
Su homeostasis está estrechamente regulada por los riñones, y tanto su deficiencia (hipomagnesemia) como su exceso (hipermagnesemia) pueden tener profundas implicaciones clínicas, especialmente a nivel cardiovascular.
La hipermagnesemia se define como una concentración sérica de magnesio superior a 2.6 mg/dL (>1.05 mmol/L).1 2 Si bien es un trastorno menos común que la hipomagnesemia, puede ser grave y potencialmente mortal.
La causa más frecuente de hipermagnesemia es la insuficiencia renal, ya que los riñones son los principales encargados de su excreción.
Otras causas incluyen la ingesta excesiva de antiácidos o laxantes que contienen magnesio, así como condiciones como el hipotiroidismo o la enfermedad de Addison.1 2
Manifestaciones clínicas de la hipermagnesemia
Las manifestaciones clínicas de la hipermagnesemia suelen ser inespecíficas y dependen del grado de elevación del magnesio sérico.
Pueden abarcar desde náuseas, vómitos y letargo en casos leves, hasta hiporreflexia, hipotensión, debilidad muscular progresiva, depresión respiratoria y, en los casos más graves, arritmias cardíacas y paro cardíaco.1 3 4
El electrocardiograma (EKG) es una herramienta diagnóstica invaluable que puede reflejar los efectos cardiovasculares de la hipermagnesemia, sirviendo como una señal de alarma para el clínico.
La comprensión de estas alteraciones es fundamental para el diagnóstico precoz y el manejo adecuado de los pacientes.
Efectos fisiológicos del magnesio en el corazón
El magnesio influye en la excitabilidad cardíaca al modular el flujo de iones a través de los canales de membrana.
Actúa como un antagonista fisiológico del calcio, compitiendo por los sitios de unión y afectando los canales de calcio. Además, el magnesio es un cofactor para la bomba de sodio-potasio (Na+/K+ ATPasa) y participa en la regulación de los canales de potasio.
A nivel intracelular, el magnesio tiene un papel importante en la producción de ATP y en la estabilidad de las membranas, lo que afecta la conducción eléctrica del miocardio.5
En concentraciones elevadas, el magnesio deprime la actividad miocárdica, prolonga los tiempos de conducción y disminuye la excitabilidad, lo que se traduce en las alteraciones electrocardiográficas características.
Alteraciones electrocardiográficas en la hipermagnesemia
Las manifestaciones electrocardiográficas de la hipermagnesemia suelen correlacionarse con el grado de elevación de las concentraciones séricas de magnesio, aunque la correlación puede variar individualmente.1 3 4 A continuación, se describen las alteraciones más comunes, categorizadas por la gravedad de la hipermagnesemia:
Hipermagnesemia leve a moderada (Magnesio sérico entre 2.5 - 6 mg/dL o 1.05 - 2.5 mmol/L):
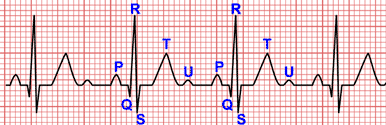
Prolongación del intervalo PR: El magnesio deprime la conducción a través del nodo auriculoventricular (AV), resultando en un enlentecimiento de la transmisión del impulso del nodo sinusal a los ventrículos y por tanto prolongando el intervalo PR. Esta es una de las primeras y más consistentes alteraciones observadas.1 3 4
Ensanchamiento leve del complejo QRS: A medida que la hipermagnesemia progresa, puede haber un enlentecimiento de la conducción intraventricular, aunque no suele ser tan pronunciado como en otras alteraciones electrolíticas o toxicidades farmacológicas.1 4
Ondas T acuminadas: Similar a la hiperpotasemia, aunque menos marcada, el magnesio elevado puede influir en la repolarización ventricular, llevando a ondas T que pueden lucir más picudas o altas de lo normal. Es importante destacar que la hipermagnesemia a menudo se asocia con hipocalcemia concomitante, lo que puede complicar la interpretación del EKG.4
Hipermagnesemia grave (magnesio sérico >6 mg/dL o >2.5 mmol/L):
Bloqueo auriculoventricular (AV) de primer, segundo o tercer grado: La depresión de la conducción AV se vuelve más severa, pudiendo progresar a bloqueos de alto grado, incluyendo el bloqueo AV completo.1 3 4
Bradicardia sinusal: La hipermagnesemia puede deprimir la actividad del nodo sinusal, llevando a una frecuencia cardíaca lenta.1
Ensanchamiento marcado del complejo QRS: Con concentraciones muy elevadas, la conducción intraventricular se ve significativamente afectada, resultando en complejos QRS muy anchos y aberrantes.1 4
Prolongación del intervalo QT corregido (QTc): Aunque la prolongación del intervalo PR y el QRS son más típicas, en algunos casos de hipermagnesemia grave, se ha reportado prolongación del intervalo QTc, lo cual aumenta el riesgo de arritmias ventriculares malignas, como la torsade de pointes, especialmente si hay factores de riesgo adicionales.1 4 Sin embargo, la torsade de pointes es más comúnmente asociada con hipomagnesemia severa y prolongación del intervalo QT, y es menos frecuente en la hipermagnesemia.
Desaparición de la onda P: En casos extremadamente graves, la actividad auricular puede deprimirse hasta el punto de que las ondas P no sean visibles.1
Asistolia o paro cardíaco: Con niveles de magnesio sérico >15 mg/dL (6.0 a 7.5 mmol/L), el riesgo de asistolia y paro cardíaco es muy elevado debido a la profunda depresión de la excitabilidad y conducción cardíaca.1
Diagnóstico Diferencial
Es crucial diferenciar las alteraciones del EKG por hipermagnesemia de otras condiciones que pueden causar hallazgos similares:
Hiperpotasemia: La hiperpotasemia también causa ondas T acuminadas, prolongación del intervalo PR y ensanchamiento del complejo QRS, pudiendo progresar a un patrón "onda sinusoidal" y asistolia. La diferencia clave es la ausencia de onda P o un ritmo de escape ventricular en hiperpotasemia severa.
Hipocalcemia: Puede prolongar el intervalo QT. Sin embargo, la hipocalcemia no suele causar ensanchamiento del complejo QRS ni prolongación del intervalo PR de forma tan prominente como la hipermagnesemia.
Toxicidad por fármacos: Algunos medicamentos (ej., antiarrítmicos clase IA y IC, antidepresivos tricíclicos) pueden prolongar el intervalo PR y el complejo QRS, y también el intervalo QT.
Manejo clínico y tratamiento
El manejo de la hipermagnesemia se enfoca en la interrupción de la fuente de magnesio y en aumentar su eliminación del cuerpo. El tratamiento se adapta a la gravedad de la hipermagnesemia y a la presencia de síntomas o alteraciones en el EKG.1 6
Hipermagnesemia asintomática o leve (Mg <4mg/dL):
Suspender cualquier fuente exógena de magnesio (antiácidos, laxantes, suplementos).
Asegurar una hidratación adecuada para promover la excreción renal del magnesio.6
Hipermagnesemia sintomática o grave (Mg > 4-6 mg/dL, o con alteraciones ECG o neurológicas significativas):
Antagonistas del efecto del magnesio:
Gluconato de calcio intravenoso: El calcio es un antagonista fisiológico directo de los efectos del magnesio en el miocardio y la unión neuromuscular. Se administran 10-20 mL de gluconato de calcio al 10% por vía intravenosa lenta (en 5-10 minutos). Esto puede revertir rápidamente las alteraciones cardíacas y neurológicas, pero su efecto es transitorio.1 6
Aumento de la excreción de magnesio:
Diuréticos de asa (ej., furosemida): Si la función renal es adecuada, la furosemida (20 a 40 mg IV) puede aumentar la excreción urinaria de magnesio. Es importante administrar líquidos intravenosos (por ejemplo, suero salino al 0.9%) concomitante para evitar la depleción de volumen y mantener la filtración glomerular.1 6
Hemodiálisis:
En pacientes con insuficiencia renal grave, hipermagnesemia severa refractaria al tratamiento conservador, o compromiso hemodinámico significativo, la hemodiálisis es el método más eficaz para eliminar rápidamente el magnesio de la sangre.1 6
Medidas de soporte:
Monitorización cardíaca continua.
Soporte respiratorio en caso de depresión respiratoria.
Resumen
La hipermagnesemia es un trastorno electrolítico que, aunque poco frecuente, puede tener consecuencias cardíacas graves.
El electrocardiograma es una herramienta fundamental para detectar las alteraciones en la conducción y excitabilidad miocárdica que produce el exceso de magnesio. La prolongación del intervalo PR, el ensanchamiento del complejo QRS, las ondas T acuminadas y, en casos severos, los bloqueos AV y la bradicardia, son hallazgos electrocardiográficos distintivos.
La identificación temprana de estas alteraciones y el inicio de un tratamiento adecuado, que puede incluir calcio intravenoso y medidas para aumentar la excreción de magnesio, son cruciales para prevenir complicaciones potencialmente mortales como el paro cardíaco.
Artículos relacionados: Hiperpotasemia, Hipercalcemia, Intervalo PR.
Referencias
- 1. Lewis JL III, Braunstein GD. Hypermagnesemia. Manual MSD. [Internet]. [Consulted jul 6, 2025] Available in: msdmanuals.com/professional/.../hypermagnesemia.
- 2. Mount Sinai. Hypermagnesemia. Disponible en: https://www.mountsinai.org/health-library/diseases-conditions/hypermagnesemia (Accedido: Julio de 2025).
- 3. Nishikawa M, Shimada N, Kanzaki M, et al. The characteristics of patients with hypermagnesemia who underwent emergency hemodialysis. Acute Med Surg. 2018; 5(3): 222-229. doi: 10.1002/ams2.334.
- 4. Gröber U, Schmidt J, Kisters K. Magnesium in Prevention and Therapy. Nutrients. 2015; 7(9): 8199-8226. doi: 10.3390/nu7095388.
- 5. Tangvoraphonkchai K, Davenport A. Magnesium and Cardiovascular Disease. Adv Chronic Kidney Dis. 2018; 25(3): 251-260. doi: 10.1053/j.ackd.2018.02.010.
- 6. Panchal AR, Bartos JA, Cabañas JG, et al. Part 3: Adult Basic and Advanced Life Support: 2020 American Heart Association Guidelines for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care. Circulation. 2020; 142(16_suppl_2): S366-S468. doi:
10.1161/CIR.0000000000000916.